INTERVIEW || In de zomer van 2021 werd er in de Tweede Kamer een motie ingediend om met een voorstel te komen hoe het keuzerecht op hybride en of digitale zorg onderdeel kan worden van wetgeving. Het idee voor dit keuzerecht komt voor uit de observatie dat patiënten vaak niet kunnen kiezen voor digitale zorg. Waar ligt dat aan? Hoe kunnen eventuele belemmerende factoren worden weggenomen? Daar geeft de ‘Eindrapportage’ over de bevorderende en belemmerende factoren voor samen beslissen over digitale zorg, uitgevoerd door Pluut & Partners, antwoord op.
Bij het beschikbaar stellen van digitale zorg is er nog steeds vaak sprake van een push-principe: de zorgverlener bedenkt voor welke mensen digitale zorg wel of niet mogelijk is en biedt het op basis daarvan wel of niet aan. De eerste stap ligt nu nog zelden bij de patiënt. Tegelijkertijd ervaren ook veel zorgverleners dat ze geen volledig beeld hebben van alle digitale mogelijkheden én hun voor- en nadelen. “Tijd voor verandering”, zegt Bente van den Akker. Als adviseur zorginnovatie bij Pluut & Partners is ze als één van de onderzoekers vanaf het begin betrokken bij het onderzoek ‘Samen beslissen over digitale zorg‘.
Hoe komt het volgens haar dat er tot nu toe beperkt aandacht is voor samen beslissen over digitale zorg? “Het digitaal ontvangen en bieden van zorg is nog steeds relatief nieuw. Het is bij niet veel mensen top of mind dat ze ook daar samen een beslissing over kunnen (en eigenlijk moeten) maken. Dit is anders bij bijvoorbeeld de keuze voor medische behandelopties. De inzet van digitale zorg gebeurt nu vaak op initiatief van de zorgverlener of zorgorganisatie en de patiënt wordt daar in meegenomen. Of er wordt in de organisatie gebruik gemaakt van een digitale tool en daar wordt de patiënt op aangesloten. Met onze acties voor samen beslissen over digitale zorg willen we bereiken dat er over de inzet van een digitale tool een gelijkwaardig gesprek gevoerd kan worden. Waarin patiënt en zorgverlener goed geïnformeerd zijn over de digitale mogelijkheden, weten welke vragen ze kunnen stellen aan de ander en beide het gesprek over digitale zorg kunnen (en durven) starten.”
Dat de eerste stap naar digitale zorg zelden bij de patiënt ligt, heeft volgens de onderzoekers met name te maken met dat patiënten lang niet altijd weten welke digitale mogelijkheden er zijn. “Een concreet voorbeeld is ALS Thuismeten & coachen”, zegt Bente. “Dat is een nieuwe vorm van telebegeleiding waarbij patiënten met ALS via vragenlijsten heel goed op afstand gemonitord kunnen worden. Ik kan me voorstellen dat veel patiënten niet weten dat ze ook op afstand zulke goede monitoring en zorg kunnen ontvangen. Daardoor is de vraag die nu vanuit patiënten zelf komt nog beperkt.”
Inzicht in voor- en nadelen
Mark Smelik, ook werkzaam als adviseur en actieonderzoeker bij Pluut & Partners, vult aan: “Al zouden patiënten en zorgverleners wel weten wat er allemaal kan, dan hebben ze vaak nog geen zicht op eventuele voor- en nadelen voor elkaar. Dat komt ook voort uit het onderzoek. Als je samen een afgewogen keuze wil maken, dan moet je inzicht hebben in die voor- en nadelen van digitale zorg.”
Het geen zicht hebben op eventuele voor- en nadelen komt terug in het model dat Pluut & Partners, in samenwerking met Motabilem Verandermanagement, ontwikkelden. Geïnspireerd op het model van Knoster laat dit model zien welke aspecten er geborgd moeten zijn om samen te kunnen beslissen over digitale zorg. Oftewel: de bevorderende factoren voor samen beslissen.
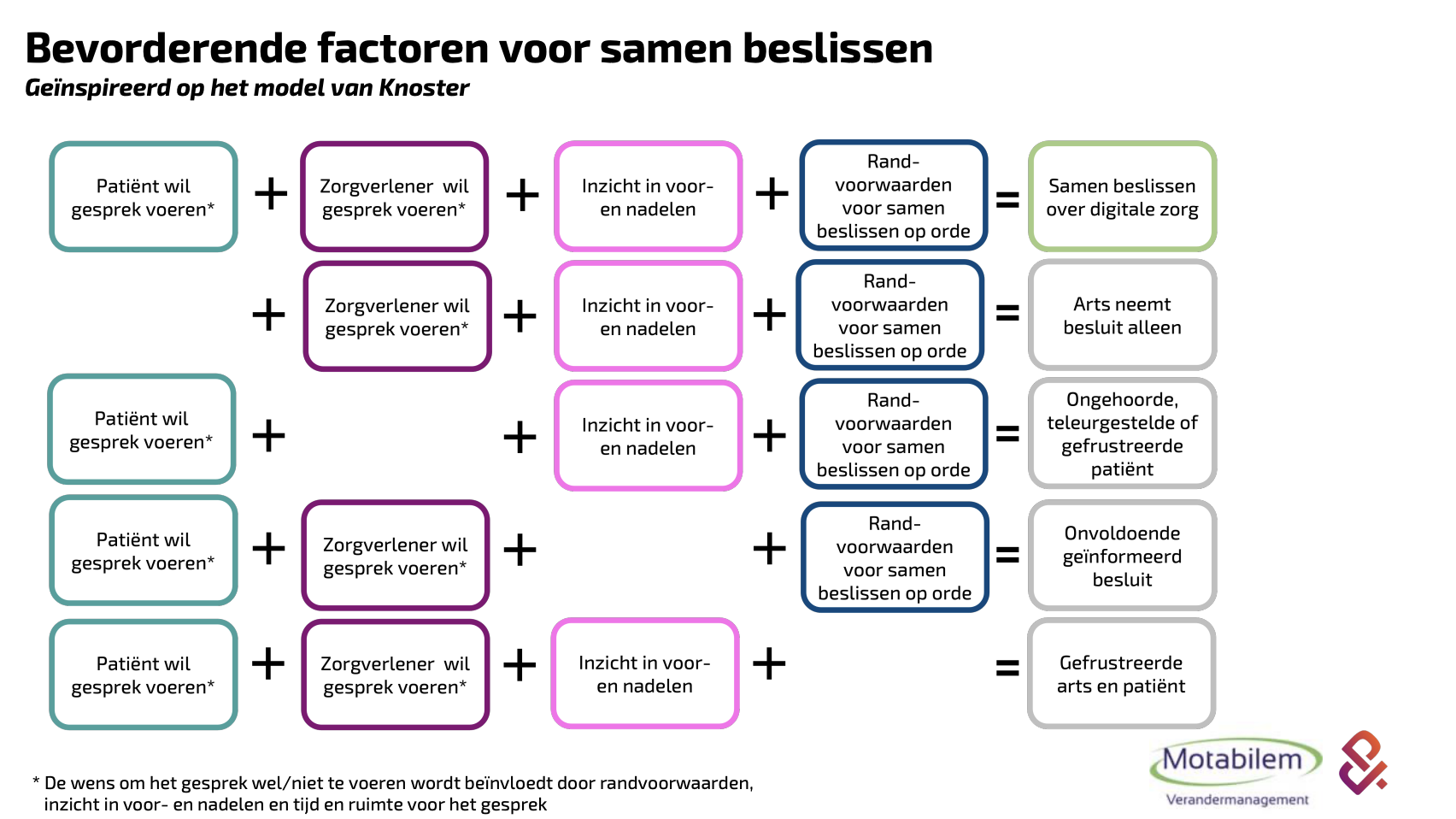
Welke boodschap hopen de onderzoekers mee te geven aan zorgverleners en zorgorganisaties? “Wees je ervan bewust dat digitale zorg een keuze is die niet alleen jij als zorgverlener maakt, maar die je sámen met de patiënt maakt. Waarbij jij een rol hebt om voor- en nadelen van digitale zorg te benoemen, zodat er een open gesprek gevoerd kan worden over wat er past binnen de behandeling en wat een patiënt kan qua digivaardigheden, techniek en tools”, zegt Bente.
Een digitaal overleg in plaats van fysiek
Mark: “Samen Beslissen als term gaat vaak over medische behandelopties. Samen beslissen over digitale zorg kan op meerdere momenten in het zorgtraject. Het gaat niet alleen over de inhoud van de behandeling, maar vooral ook over de manier waarop de zorg verleend wordt. Dat start vaak al bij het plannen van het eerste consult. Hoe gaat deze plaatsvinden: fysiek op locatie of digitaal? Dat is een keuze die een patiënt vaak niet eens met een arts maakt, maar met bijvoorbeeld een medewerker op de poli. Dat is dus ook een belangrijke boodschap die we mee willen geven: samen beslissen over digitale zorg gebeurt niet op één moment, er zijn vaak meerdere momenten waarop je digitale zorg kunt inzetten. Het kan daarnaast tussen meerdere personen plaatsvinden: het gaat niet alleen om het arts-patiënt contact, maar ook tussen de patiënt en de verpleegkundige, de patiënt en de polimedewerker, enzovoort.”
Met bovenstaande bevindingen zijn de onderzoekers aan de slag gegaan. Daarin hebben ze verschillende lijnen uitgestippeld. Om samen te kunnen beslissen is er dus kennis nodig. Maar hoe zorg je dat zowel burgers en patiënten als zorgverleners – van doktersassistent tot behandelend arts – op de hoogte zijn van de digitale mogelijkheden en hun voor- en nadelen? ‘In het vervolgtraject gaan we bestaande handreikingen aanvullen met kennis over samen beslissen of digitale zorg, en hun voor- en nadelen, die besproken kunnen worden met patiënten’, legt Bente uit. “De Digitale Zorggids is een voorbeeld van zo’n gevestigde handreiking waar vaak in gekeken wordt. Als we daar informatie over samen beslissen over digitale zorg aan toe kunnen voegen, komt deze kennis hopelijk terug bij mensen die hier gebruik van kunnen maken.”
Een andere lijn in het vervolgproject is het toevoegen van ervaringsverhalen van anderen. “Dat kregen we veel terug: de behoefte van ervaringsverhalen door patiënten en door zorgverleners. Zo kunnen bijvoorbeeld eventuele vooroordelen, zorgen of twijfels worden weggenomen.”
Centrale handreiking
Alle bovenstaande lijnen komen samen in centrale handreiking voor samen beslissen over digitale zorg. Mark: “Idealiter is dat een op zichzelf staande handreiking waarin alle vier de aspecten uit ons model worden uitgelicht. Door een model zorgpad te omschrijven, waarin je ziet in welke fases je een beslismoment over digitale zorg hebt, kun je meer inzicht creëren. Het moet een praktisch handvat worden: mijn patiënt zit nu in deze fase, zijn hier momenten waarop we kunnen beslissen over digitale zorg? Of: ik ga mijn behandelplan met mijn arts bespreken, welke vragen kan ik haar stellen over eventuele inzet van digitale zorg?”
Het is volgens Mark niet zo dat de handreiking ervoor moet zorgen dat iedereen op elk punt in de patiëntreis digitale zorg verplicht gaat inzetten. “Het start met keuze bewustzijn.”
Op dinsdag 6 juni organiseert VitaValley een rondetafelgesprek over de uitkomsten en vervolgstappen naar aanleiding van het rapport ‘Samen beslissen over digitale zorg’. Meld je hier vast aan om een plekje te reserveren.
